Elektro-Myographie (EMG)
eine kleine Einführung
- Elektronik-Minikurse: Inhaltsverzeichnis WICHTIG: Diverse technische Infos
- Elektronik-Minikurse: Philosophie (Sinn, Vorwissen, Praxisbezug)
- Hilfe bei Leserfragen. (WICHTIG: Unbedingt zur Kenntnis nehmen!)
- Simulieren und Experimentieren, ein Vorwort von Jochen Zilg
- Autor: Thomas Schaerer Opamp-Buch Timer555-Buch
Inhaltsverzeichnis
-
1. Was ist Elektro-Myographie?
2. Motorische Einheiten
3. Elektrische Signale
4. Wie misst man das Aktionspotenzial?
5. Was bezweckt man mit EMG und iEMG?
6. Elektroden
7. Akustisches EMG-Bio-Feedback
8. EMG-Biofeedbackgerät (Blockschaltbild)
9. Ein EMG-Messgerät - auch für intramuskulär - (Blockschaltbild)
10. Externe Anfragen per E-Mail
11. Links
1. Was ist Elektro-Myographie?
Bevor diese Frage gestellt wird, sollte man sich zunächst fragen was Leben ist und da zeigt sich schon einmal die Unsicherheit, ob Leben mit heutigem biologischen Wissen ausreichend befriedigend erklärt werden kann, oder ob es eine (philosophische) Unsicherheit (Unschärfe) gibt, ja vielleicht sogar immer geben wird. Wenn wir schon nicht klar wissen was Leben ist, so können wir heute wenigstens einigermassen beantworten was das biologische Leben voraussetzt. Zu den Fähigkeiten der Vermehrung und des Stoffwechsels, sind es signalverarbeitende Prozesse, welche diesen Fähigkeiten zugrunde liegen. Lebendige Strukturen sind sehr komplexe signal- bzw. informationsverarbeitende Systeme. Diese bestehen aus den so genannten Nervenzellen, den Neuronen, wie dies mit einem Neuron im folgenden Foto illustriert wird:
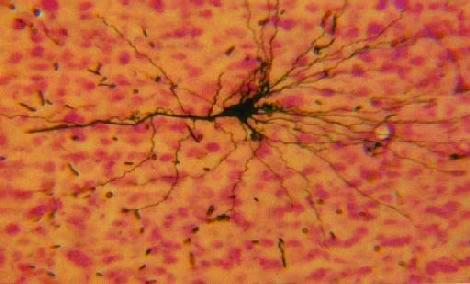
Das Foto zeigt in der Mitte den Zellkörper einer Nervenzelle (Neuron),
links davon die dickere Nervenfaser - Axon genannt - die das elektrische
Signal, Aktionspotenziale (APs, s für Mehrzahl), des abgebildeten
Neurons zum nächsten leitet. Die vielen feinen Verästelungen, Fortsätze
des Zellkörpers, Dendriten genannt, empfangen APs von andern Neuronen
durch deren Axone, die zum abgebildeten neuronalen Zellkern geleitet
werden.
Jedes Neuron besteht aus einem Zellkörper und dieser, wie jede andere
Zelle auch, aus einem Zellkern der Mitochondrien enthält. Das sind die
Bausteine für die Gewinnung der Energie. Ein anderer Baustein ist das
endoplasmatischen Retikulum, das für die von der Zelle benötigten
Proteinsynthese verantwortlich ist. Der Zellkörper und von die ihm
ausgehenden Dendriten (Signal-Empfangsleitungen) sind mit unzähligen
Synapsen (chemisch/elektrische Schaltstellen) übersät. Diese
Schaltstellen - man könnte sie ganz modern auch als Interface bezeichnen
- verbinden den Zellkörper und die Dendriten mit den Enden der von
andern Neuronen kommenden Nervenfasern, die man Axone bezeichnet. Ein
Neuron besteht aus sehr vielen Dendriten (Empfangskanäle) und einem Axon
(Senderkanal), wie dies in Bild 1 skizziert dargestellt ist:
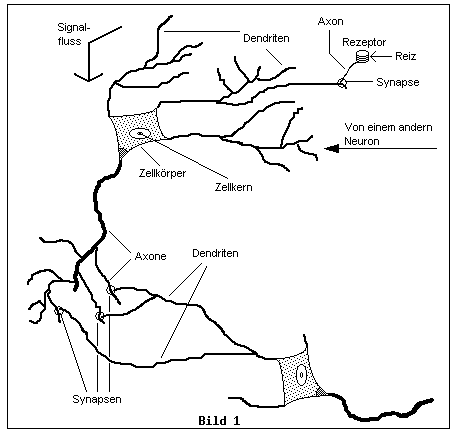
Oben rechts in Bild 1 sieht man einen Rezeptor, der z.B. einen
Schmerzreiz empfängt und mit seinem Axon diesen Schmerz durch
elektrische APs weiterleitet und an der Synapse chemisch mittels
Neurotransmitter einem Dendrit weitergibt und dieser wiederum
elektrische APs in Richtung Zellkörper sendet.
Ein einzelnes Neuron ist nicht einfach ein logisches Schalttor, wie man
es von der digitalen Schaltungstechnik her kennt. Man muss ein Neuron
eher mit einem Signalprozessor vergleichen. Man versuche sich den
gesamten signalverarbeitenden Prozess des menschlichen Gehirns
nachzuvollziehen, der aus etwa 100 Milliarden Neuronen besteht und jedes
dieser Neuronen mittels Axon und den vielen Dendriten mit bis zu 1000
andern Neuronen interagiert. Ein Neuron ist mit bis zu 10'000 Synapsen
übersät. Dies alles sprengt jede Vorstellungskraft. Das menschliche
Gehirn hat etwa gleichviel Neuronen wie "unsere" Galaxy Sterne hat.
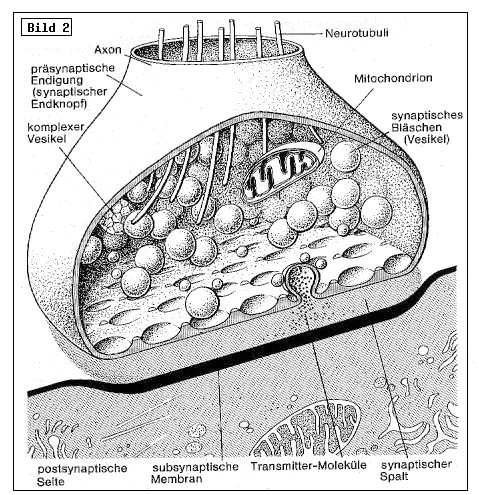
Ein paar Worte zur Synapse. Man betrachte dazu Bild 2. Während die
Signalleitung in den Fasern elektrischer Natur ist, folgt die
Übertragung in den Synapsen, über den hauchdünnen synaptischen Spalt mit
einer Breite von etwa 0.01 Nanometern, chemisch mittels so genannter
Neurotransmitter, z.B. Acetylcholin, als Botenstoffe. Ein
Neurotransmitter kann anregende oder dämpfende Wirkung haben. Aber es
ist alles noch viel komplizierter, weil der selbe Neurotransmitter kann
an der einen Stelle im Hirn/Nervensystem eine anregende und an einer
anderen Stelle eine dämpfende Wirkung haben. In der Synapse gibt es noch
eine ganz andere wichtige Steuergrösse. Es sind Kalzium-Ionen, die wie
Moderatoren wirken und die Freisetzungsrate der Neurotransmittermoleküle
beeinflussen.
Buch-Empfehlung: Wer als Laie mehr in's Detail gehen
möchte, empfehle ich das Buch "Gehirn und Nervensystem"
(ISBN: 3-922508-21-9) aus der Reihe "Verständliche Forschung", ein
Spektrum-der-Wissenschaft-Buch. Dieses Buch ist allgemeinverständlich
geschrieben. Es setzt keine medizinische Fachkenntnisse voraus.
2. Motorische Einheiten
Ich schrieb weiter oben davon, dass die Signalleitung in den
Nervenfasern elektrischer Natur ist. Dies gilt natürlich ebenso für die
Muskelfasern. In der Elektro-Myographie geht es darum, dass mittels
Elektroden, entweder in der Nähe der Fasern
intramuskulär oder auf der Haut, dieses
elektrische Signal gemessen wird.
Muskeln müssen sehr verschiedenen Ansprüchen genügen. Der Augenmuskel
kann sehr kleine Änderungen mit hoher Geschwindigkeit durchführen. Hier
ist hohe Präzision gefordert. Eine solche Feinsteuerung ist abhängig
vom so genannten Innervationsverhältnis. Motorische Nervenzellen liegen
im Rückenmark und die von ihnen ausgehenden Fasern enden auf den
Muskelzellen. Für den Augenmuskel beträgt das Innervationsverhältnis 1:3
und dies bedeutet, dass eine motorische Nervenzelle durchschnittlich
drei Muskelzellen steuert. Im Vergleich dazu liegt das
Innervationsverhältnis bei der Skelettmuskulatur in der Grössenordnung
von mehr als 1:100. Entsprechend ungenau fällt die Bewegung der
Skelettmuskulatur aus, - für den Zweck jedoch ausreichend. Man nennt
eine motorische Nervenzelle mit allen Muskelfasern, die sie innerviert,
eine motorische Einheit.
3. Elektrische Signale
Warum wir Muskelaktivitäten elektrisch messen können, wissen wir jetzt. Wir wissen aber noch nicht, welchen Sinn diese Möglichkeit hat. Davon werden wir noch lesen. Zunächst wollen wir wissen, was die elektrische Aktivität in den Nerven- und Muskelfasern überhaupt verursacht und dazu betrachten wir die Skizzen in Bild 3:
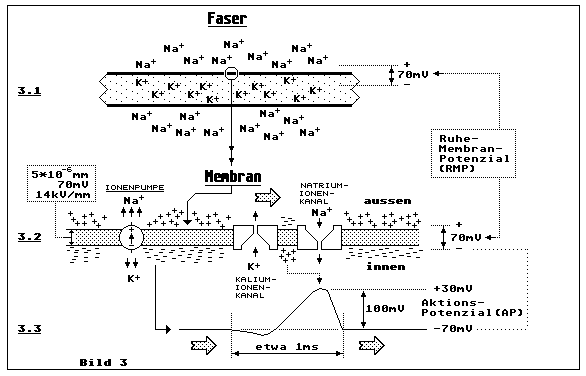
Teilbild 3.1 zeigt uns den stark vereinfachten schematischen Aufbau
einer Muskelfaser. Der Innenraum ist mehr angereichert mit Kalium- und
den Aussenbereich mehr mit Natriumionen. Dies erzeugt zwischen Innenraum
und Aussenbereich der Faser eine Ruhegleichspannung von etwa -70 mV. Der
Fachausdruck nennt sich Ruhemembranpotenzial (RMP). Diese Spannung wird
durch so genannte Ionenpumpen, wie Teilbild 3.2 illustriert,
aufrechterhalten. Diese pumpen jeweils zwei Kaliumionen in den Innenraum
und drei Natriumionen in den Aussenbereich. Dadurch entsteht aussen ein
positiver Ladungsüberschuss. Die Ionenpumpen werden durch
Stoffwechselvorgänge angetrieben.
Ich hatte mit einem Professor eines Pharmazeutischen Institutes einen
E-Mailwechsel. Er schrieb mir etwas betreffs Ionenpumpen, dessen Inhalt
ich hier wörtlich für diejenigen wiedergebe, welche sich mit Biochemie
wesentlich besser auskennen als ich:
Die Pumpe heisst für mich Na,K ATPase, weil sie
ATP spaltet und daraus die Energie gewinnt um 3 Na im Austausch gegen 2
K zu pumpen. Dadurch werden die chemischen Gradienten für Na und K
aufrecht erhalten. Während eines AP fliessen aber nur marginale Ströme,
es geht ja nur um die Information, nicht um Konzentrationsänderungen.
Das ist beim Ca-AP (z.B. am Herz) natürlich anders. Die Gradienten,
besonders der für Na, werden auch für transepitheliale Transporte
genutzt (Darm, Niere).
Wenn eine motorische Nervenzelle einen Muskel zur Kontraktion anregen
soll, müssen auf der Faser APs übertragen werden. Dazu werden der Faser
entlang jeweils nacheinander Natrium- und Kaliumionenkanäle geöffnet und
geschlossen (Teilbild 3.2). Dieser Prozess setzt sich in Richtung des
punktierten Pfeiles fort. Öffnet sich der Natriumionenkanal, wird lokal
der Innenraum mit positiver Ladung überflutet. Dadurch steigt die
Spannung sprunghaft von etwa -70 mV auf etwa +30 mV an. Die Amplitude
beträgt etwa 100 mV (Teilbild 3.3). Gleich danach öffnet sich der
Kaliumionenkanal und der Ladungsausgleich findet statt. Dort wo vorher
der Impuls (AP) war, stellt sich erneut das RMP von -70 mV wieder ein.
Der Natrium-/Kalium-Ionenaustausch und das AP breitet sich entlang der
Faser in Richtung motorische Endplatte aus, wo der Muskel angeregt wird.
Interessant sind folgenden Daten: Die Fasermembran hat eine Dicke von
etwa 5 Nanometern. Bei einem RMP von nur gerade -70 mV, ergibt dies eine
enorme elektrische Feldsstärke von 14 kV/mm welche diese Membran
isolieren muss. Eine wahrhaft fantastische biologische Leistung. Wenn
sich die Natriumionen- und Kaliumionenkanäle nacheinander öffnen um das
AP zu erzeugen, dann öffnen sich diese Kanäle mit einem Durchmesser von
bloss etwa 0.5 Nanometern. Die Molekülmasse eines solchen äusserst
winzigen Ionenkanalschalters beträgt etwa 200'000 Molekülmassen.
Der Aussenbereich der Faser ist mit einer Proteinhülle als elektrischer
Isolator umgeben, den man Myelinhülle nennt. Zwischen definierten
Faserabschnitten gibt es Stellen an der diese Schicht dünner und
eingeschnürt ist. Eine solche Stelle nennt man Ranvierscher Schnürring.
Das AP springt quasi von einem Schnürring zum nächsten und pflanzt sich
so sehr schnell fort. Die Multiplesklerose-Krankheit (MS) besteht im
Prinzip darin, dass sich die Myelinhülle fortschreitend auflöst und so
die APs nicht mehr vollständig oder zu langsam übertragen werden. Die
schrecklichen Konsequenzen leuchten ein. Es gibt heute allerdings gute
Medikamente, mit denen der Krankheitsverlauf verzögert, ja zeitweise
sogar gestoppt werden kann.
4. Wie misst man das Aktionspotenzial?
Wir kommen nun zu Bild 4, das zeigt, welche elektrischen Signale in welcher Form als so genannte EMG-Signale gemessen und verarbeitet werden können:
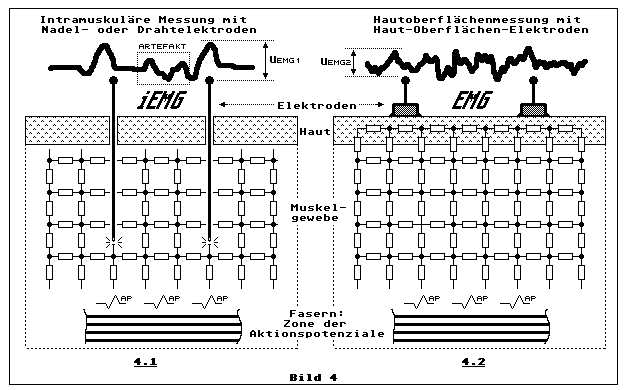
Um ein elektrisches Signal so zu gewinnen, dass es einigermassen der
Form des AP einer Faser entspricht, muss
intramuskulär mit Nadel- oder ultrafeinen
Drahtelektroden gemessen werden. Teilbild 4.1 illustriert dies
schematisch stark vereinfacht. Viele Fasern erzeugen APs. Je mehr von
diesen Impulsen pro Zeiteinheit übertragen werden, je höher also diese
Impulsfrequenz ist, um so aktiver arbeitet der Muskel. Wenn es dem Arzt
gelingt die Draht- oder Nadelelektroden so nahe wie möglich an eine
Faser zu platzieren, desto idealer ist die Wiedergabe der APs. Oft
überlagern sich jedoch erwünschte APs mit denen von benachbarten Fasern
und Störsignale, so etwa wie dies als Beispiel das skizzierte Signal in
Teilbild 4.1 illustriert. Man nennt diese unerwünschten Signale
Artefakte.
Das skizzierte Widerstandsnetzwerk ist in Wirklichkeit dreidimensional.
Es illustriert sehr grob die Struktur des elektrischen Widerstandes im
Muskelgewebe. Es soll einfach nur zum Ausdruck bringen, dass die
Amplitude des AP mit zunehmender Entfernung zur Quelle, der Faser,
abnimmt, weil der Innenwiderstand des Gewebes als variabler
Spannungsteiler wirkt und dabei der Widerstand zwischen den
Elektrodenpaaren und den Fasern zunimmt. Diese Angelegenheit ist
allerdings wesentlich komplexer. Man stellt fest, dass mit dem Abstand
zur Faser auch die Frequenzbandbreite des Signales abnimmt. Während man
bei der intramuskulären
Messung (Teilbild 4.1) eine Bandbreite von 3 bis 6 kHz benötigt, ist für
eine Messung mittels Hautoberflächenelektroden (Teilbild 4.2) eine
Bandbreite von weniger als 1 kHz meist mehr als ausreichend. Damit ist
auch klar, dass nicht nur resistive, sondern auch kapazitive Anteile im
Muskelgewebe und bei der Haut (Teilbild 4.2) eine massgebliche Rolle
spielen. Dieser Widerstands/Kapazitäts-Komplex hat die Eigenschaft eines
Tiefpassfilters.
Die Spannung UEMG1, welche
intramuskulär
gemessen wird, kann leicht Werte bis 1 mV oder mehr annehmen, abhängig
davon wie gut es gelingt, die Elektroden so nahe wie möglich an eine
Faser zu platzieren. Es interessieren hier die Spannungsspitzenwerte und
die Signalform. Die Spannung UEMG2, welche an der
Hautoberfläche gemessen wird, liegt bestenfalls im 100-µV-Bereich und es
interessieren einem oft nur Mittelwert-Spannungen, die z.B. für
EMG-Biofeedback-Anwendungen in Frage kommen.
5. Was bezweckt man mit EMG und iEMG?
Die Bezeichnung iEMG für intramuskuläre
Messung von EMG-Signalen, ist eine "lokale" Wortschöpfung in einem Team
der Zusammenarbeit und ist keine offizielle Bezeichnung. Im Bereich des
EMG hat iEMG noch die die Bedeutung als "integriertes Elektromyogramm".
Dies ist allerdings ein völlig anderes Thema und hat nichts mit meinen
Elektronik-Minikursen zu tun, die sich mit iEMG befassen.
Die intramuskuläre
Messung mittels Nadel- oder Drahtelektroden, dient vorwiegend der
wissenschaftlichen Forschungstätigkeit, bei der es darum geht,
Erkrankungen an Muskeln (Myopathien) durch EMG-Signalmuster zu erkennen.
Hier werden primär EMG-Signale (APs) aufgezeichnet und danach werden
diese analysiert. In der Analyse liegt die Haupttätigkeit, die zunächst
darin besteht, dass man verwertbare EMG-Signalmuster von Artefakten
unterscheidet. Eine etwas andere Forschertätigkeit ist es, starke
AP-Aktivität dort zu erkennen, wo man sie nicht erwartet und daraus
Erkenntnisse gewinnt, die z.B. in physiotherapeutischen Praxen umgesetzt
werden können, um kranken Patienten besser zu helfen, vorausgesetzt
natürlich, dass man alles dazu Notwendige in die Wege leitet. In so
einem Fall endet die Arbeit nicht mit dem Abschluss einer Dissertation,
wobei dies nicht heissen soll, dass dies die Aufgabe des Ex-Doktoranden
sein muss.
Ich möchte es nicht unterlassen ein mir bekanntes Resultat aus einer
Forschungstätigkeit mit intramuskulärer
EMG-Analyse kurz vorzustellen:
Eine Sekretärin welche den ganzen Tag konzentriert
am Computer arbeitet und in gekonnter Weise schnell und fleissig Texte
eintippt, beklagt sich am Abend über Nackenschmerzen. Wiederholt sich
dies immer wieder, sind Entzündungen die Folge, die sich lästig
dahinziehen können. Der Arzt diagnostiziert Verspannung der
Nackenmuskulatur und verordnet Medikamente und vielleicht auch eine
physikalische Therapie. Dies hilft vielleicht teilweise oder auch nur
vorübergehend. Aus den intramuskulären
EMG-Messungen zeigt sich allerdings die Erkenntnis, dass die Ursache
nicht etwa eine verkrampfte Haltung bei der Arbeit ist, sondern die
ständigen Fingerbewegungen beim Tippen auf die Tastatur erzeugen in den
Muskeln im Nackenbereich ein wahres Feuerwerk von
EMG-Aktionspotenzialen, die u.U. eben nicht ohne Folgen bleiben.
Wie weit diese Erkenntnis in Richtung Therapie fortgeschritten ist,
entzieht sich leider meinen Kenntnissen. Sollte ein Leser dazu etwas
wissen, bitte ich darum mir eine
E-Mail
zu schreiben.
Mehr zu dieser Forschungstätigkeit erfährt man hier aus einer
Dissertation von Herrn Dr. Michael Schnoz:
Und hier die Dissertation:
Über (un-)märchenhafte Vorgänge im Trapezmuskel
bei der Arbeit mit Maus und Tastatur.
On the role of trapezius co-activity and
unfavourable motor unit patterns in the development of muscle
disorders in human-computer interaction.
Haut-Oberflächenelektroden eignen sich schlecht für die EMG-Analyse,
weil die Wiedergabe der APs nicht möglich ist. Auf Grund der
Überlagerung sehr vieler solcher Impulse zeigt sich ein chaotisches
Signalmuster, das einem Rauschsignal gleicht. Man misst einen
Mittelspannungswert der die Anspannungskraft des Muskels wiedergibt.
Diese EMG-Spannung steigt, wenn die Frequenz der APs zunimmt, und diese
Zunahme verursacht eine stärkere Muskelkontraktion. Ist der Muskel
entspannt, ist die APs-Frequenz und damit die mittlere EMG-Spannung
niedrig. Man kann diesen Effekt mit einem Frequenzspannungswandler
vergleichen. Ich empfehle dazu diesen Elektronik-Minikurs zum Thema
SC-Tiefpassfilter.
Man lese das Kapitel "Einfacher Frequenz/Spannungs-Wandler mit
Monoflop". Es erklärt wie ein Anstieg der Impulsfrequenz,
gefiltert mit einem passiven Tiefpassfilter, die Mittelwertspannung
ansteigen lässt.
Es gibt eine Methode mittels Haut-Oberflächenelektroden APs bis zu einem
gewissen Grad zu rekonstruktuieren. Dazu benötigt man einen
Elektrodenarray mit sehr vielen Elektrodenpaaren mit denen eng
nebeneinander vielkanalig gemessen und mit gewissen dafür entwickelten
Algorithmen die einzelnen EMG-Signale verknüpft werden. Wie die
AP-Rekonstruktion funktioniert, weiss ich nicht. Ich erinnere mich nur
noch, dass der Erfolg mit dieser Methode bescheiden ausfiel. Vielleicht
hat sich dies in der bereits langen Zwischenzeit verbessert.
EMG-Biofeedback wird bei gewissen Myopathien (Muskelerkrankungen)
therapeutisch erfolgreich eingesetzt. Zwei solcher Fälle habe ich bei
einem Einsatz im Zürcher Universitätsspital in den 1970/80er-Jahren mit
einem von mir gebauten zweikanaligen EMG-Biofeedback-Gerät mitbetreut.
In beiden Fällen konnten signifikante Verbesserungen der Gesundheit der
Patienten erzielt werden. Ein Patient war ein so genannter
Schiefhalspatient. Dies war die Folge eines Motorradunfalles. Der andere
Patient litt unter abnormal häufigen Schreibkrämpfen im Unterarm. Ob er
vielleicht auch unter signifikantem Magnesiummangel litt, weiss ich
nicht...
6. Elektroden
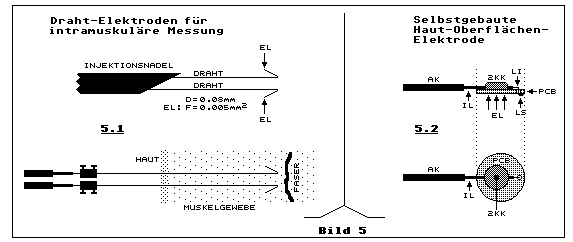
Teilbild 5.1 zeigt die Anwendung mit extrem dünnen Drahtelektroden und
Teilbild 5.2 zeigt eine einfache Methode, wie man für private und
preiswerte Anwendungen Oberflächenelektroden leicht selbst herstellen
kann.
Die Drahtelektrode besteht aus einem mit Teflon isolierten
korrosonsfreien Metalldraht mit einem Durchmesser von z.B. 0.08 mm. Weil
zur EMG-Messung, abgesehen von der Referenzelektrode, pro Messkanal zwei
Elektroden benötigt werden, schiebt man zwei solche Drähte vorsichtig
durch das sehr dünne Röhrchen einer Injektionsnadel, wie sie sonst zur
Injektion von Medikamenten gebraucht wird. Vorsichtig knickt man die
Drähtchen ein wenig herum, möglichst nicht zu scharfkantik. An den
Stellen die mit EL (Elektrode) bezeichnet sind, schneidet man mit einem
scharfgeschliffenen kleinen Seitenschneider je ein Stück des Drahtes ab.
Die dadurch entstandene sehr kleine metallene Querschnittsfläche von
0.005 mm2 ist die aktive Elektrodenfläche, welche Kontakt mit
dem Muskelgewebe hat. Bevor man mit der Nadel ins Muskelgewebe sticht,
dürfen die Drähte nur ganz kurz aus dem vorderen Ende der Nadel
herausschauen, damit die Drähte beim Stechen nicht geknickt werden.
Nachdem mit der Nadel gestochen und die Drähte platziert worden sind,
zieht man die Nadel vorsichtig heraus. Die schwachen Widerhaken geben
eine geringe Widerstandskraft und sorgen dafür, dass mit dem
Herausziehen der Nadel, die Elektroden im Gewebe haften bleiben. Hat
dies funktioniert, kontaktiert man diese sehr feinen Drahtelektroden,
dessen Teflonschicht erst entfernt werden muss, mit je einer Klemme, an
dessen anderen Ende die Litze des abgeschirmten Kabels angeschlossen
wird. Dieses Kabel geht zum EMG-Verstärker. Natürlich muss zwecks
Zugsentlastung die ganze Verbindungtechnik auf der Haut, nahe bei der
Stelle wo die Messung stattfindet, mit Klebeband gut fixiert werden, wie
es dieses
Foto
illustriert.
Man erkennt, die ganze Handhabung ist nicht ganz einfach. Nach der
Messung müssen die Drähte vorsichtig herausgezogen werden. Dabei ist es
natürlich wichtig, dass kein Stück der Drähte abgebrochen wird und im
Gewebe zurückbleibt. Dass diese Arbeit nur von einem Arzt durchgeführt
werden darf, versteht sich von selbst.
Wir kommen zu Teilbild 5.2 mit der selbstgebauten sehr preiswerten
Haut-Oberflächenelektrode. Will jemand für sich privat oder/und seinem
Bekanntenkreis ein EMG-Messgerät oder ein EMG-Biofeedbackgerät bauen,
ist es leicht möglich selbst Elektroden zu bauen, owohl diese nicht
unbedingt 100% den medizinischen Ansprüchen genügen: Als Basismaterial
verwendet man das selbe Material, wie man es zur Herstellung gedruckter
Schaltungen verwendet, soganntes PCB-Material (PCB = Printed Circuit
Board), auch schlicht Leiterplatte genannt. Anstatt die Originaldicke
von 1.6 mm empfiehlt sich für diese Anwendung dünnes Material von 0.5
mm. Man benötigt dazu keine mit Fotolack beschichtete Kupferlage. Eine
einseitige Kupferlage und blankes Kupfer mit einer Dicke von 35 µm
genügen. Bevor die Leiterplatte mechanisch verarbeitet wird, schleift
man die Kupferfläche zuerst mit einem feinen Schleifklotz oder etwas
Ähnlichem von Oxydteilen frei. Danach besprayt man die gereinigte
Kupferfläche mit einem Lötlack und man lässt diesen anschliessend
trocknen.
Wenn ein Stanzwerkzeug zur Verfügung steht, stanzt man pro Elektrode
eine Scheibe mit einem Durchmesser von etwa 10 bis 12 mm aus. Mit etwas
grobem Schleifpapier oder einer Feile entgrated man die Kanten, damit
diese sich nicht mehr rau anfühlen. Hat man kein Stanzwerkzeug zur
Verfügung, ist es natürlich leichter quadratische abgekanntete Flächen
herzustellen. Das geht natürlich ebenso. Im Aussenbereich der Scheibe
bohrt man ein kleines Löchlein mit einem Durchmesser, durch das die
abisolierte feine Litze LI des abgeschirmten Kabels AK hindurchgeht. IL
ist die isolierte Litze. Dann verlötet man die Litze auf der
Kupferschichtseite EL, wie die Lötstelle LS illustriert. Gleichzeitig
verzinnt man die ganze Fläche EL, die nach einer guten Reinigung mit
Spiritus als Elektrodenfläche EL zur Verfügung steht. Wenn jemand diese
Fläche lieber versilbern will, steht dem natürlich nichts im Wege. Für
die Verzinnung empfiehlt sich heutzutage bleifreies Zinn zu verwenden.
Wichtig ist aber auch eine Zugsentlastung, damit die Litze beim kleinen
Loch nicht ausreissen kann. Dafür klebt man die isolierte Litze IL mit
einem Tropfen eines Zwei-Komponenten-Kleber (2KK), z.B. Araldit, auf die
nicht mit Kupfer beschichtete PCB-Fläche. Vorher sollte man aber diese
Kunststofffläche mit grobkörnigem Schleifpapier etwas aufrauen und mit
Spiritus gut reinigen, damit die Verklebung gut hält. Die so hergestellte
Elektrode funktioniert wirklich sehr gut und ist mechanisch stabil.
Elektroden-Vorbereitung: Die beiden selbstgebauten kleinen
Elektroden (Teilbild 5.2) fixiert man nahe beieinander rückseitig an der
Stelle mit dem gehärteten Zwei-Komponenten-Kleber-Tropfen (2KK) je auf
einem Stück Klebeband KB. Diese beiden Klebebänder fixiert man mit den
verzinnten Elektrodenflächen EL, nach oben gerichtet, mit feinen
Stecknadeln SN auf eine Holzplatte, wie dies Bild 6 illustriert:

Die Elektrodenflächen EL werden mit einem feinen Pinsel mit einer etwa
einprozentigen Salzwasserlösung oder mit einem speziellem Kontaktgel
benetzt. Man kann aber ebenso die elektrisch gut leitende Nivea-Emulsion
(nicht die elektrisch isolierende fettige Nivea-Creme), oder eine andere
Emulsion verwenden. Nach dem Entfernen der Stecknadeln SN werden diese
Elektroden mit den Klebebändern auf einen Muskel, z.B. am Oberarm oder
am Unterarm, geklebt. Siehe Bild 7 im nächsten Kapitel.
Es sei an dieser Stelle noch erwähnt, dass man auch professionelle
Oberflächenelektroden kaufen kann. Es gibt solche welche in eine
Klebefläche mit Anschlussknopf integriert sind. Diese Klebefläche hat
eine abziehbare Schutzfolie. Diese entfernt man kurz bevor die Elektrode
auf die Hautstelle geklebt wird. Wo man solche oder ähnliche Elektroden
kaufen kann, weiss ich nicht. Preisgünstig sind sie sicher nicht.
7. Akustisches EMG-Bio-Feedback
In Bild 7 zeigt Maki, das lustige lemurische Halbäffchen aus Madagaskar, wie ein kleines EMG-BioFeedback-Gerät grundsätzlich funktioniert.
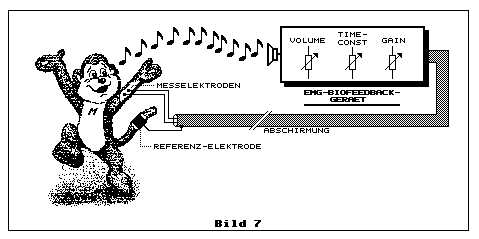
Am Oberarm kann man bekanntlich durch Anwinkeln des Ellbogens den Muskel
anspannen, der die EMG-Spannung ansteigen lässt. Der Unterarm ist aber
interessanter. Man klebt die Elektroden etwa in die Mitte des Unterarmes
auf die Innenseite. Der Abstand zwischen den beiden Elektroden beträgt
dabei etwa 5 cm oder etwas mehr. Die Referenzelektrode, die aus einem
Stück Metall bestehen kann, nimmt man z.B. in die Hand oder man
befestigt eine massige Bandelektrode an Arm oder Bein. Maki (Bild 7) hat
seinen Schwanz an einer Stelle kahl rasiert, wo er die
Referenz-Bandelektrode befestigt...
Vernünftig ist es, wenn die Referenzelektrode - man bezeichnet sie auch
als Neutralelektrode - nicht an einer Stelle befestigt wird, so dass das
Herz im Pfad zwischen Referenzelektrode und Messelektroden liegt, weil
dadurch die EKG-Impulsspannungen der Herzmuskelkontraktion stören
können. Es sind dies Differenzspannungen. Das EKG-Signal ist im Grunde
ebenfalls ein EMG-Signal, weil es wird mittels motorischer Nervenzelle
ebenso ein Muskel, den Herzmuskel, kontrahiert und es sind die davon
abgeleiteten APs, die man mit dem EKG-Gerät misst.
Nachdem das EMG-Messgerät oder EMG-Biofeedbackgerät angeschlossen und
betriebsbereit ist, nimmt man einen Schreibstift in die Hand an dessen
Unterarm die Elektroden angeklebt sind, und man schreibt auf einem Blatt
Papier. Man stellt fest, dass die EMG-Spannung im Rythmus des Schreibens
leicht schwankt. Das lockere Bewegen der Finger wirkt sich ebenfalls auf
den Unterarmmuskel aus und man kann rythmisch zu diesen Fingerbewegungen
erhöhte EMG-Spannungen erzeugen und messen. Wenn man die Faust macht
oder noch besser, man hält eine kleine dünne Stange (unzerbrechlicher
Schreibstift) in der Hand und man drückt mit dem Daumen auf die Stange,
so verspannt sich der Unterarmmuskel sehr stark und dies erzeugt
entsprechend hohe EMG-Spannungswerte.
Das in Bild 7 skizzierte akustische EMG-Biofeedbackgerät, das nach dem
VCF-Prinzip (VCF = Voltage Controlled Frequency) arbeitet, zeigt die
grundsätzlich wichtigsten Einstellparameter, die in der Regel mit
Potenziometern eingestellt werden. Auf den Eingang des EMG-Signales
folgt die Abstimmung der Verstärkung GAIN. Diese stellt man in der Regel
so ein, dass bei völlig entspanntem Muskel, die Tonfrequenz am
Lautsprecher beinahe 0 Hz oder einfach sehr niedrig ist. Danach folgt
die Abstimmung der Integrationszeitkonstante TIME-CONST. Hat man einen
kleinen Wert von z.B. 50 ms eingestellt, hört man jede noch so
kurzzeitige Änderung der EMG-Spannung. Damit kann man sehr leicht
schnelle Fingerbewegungen akustisch wiedergeben. Bei dieser kurzen
Zeitkonstante machen sich allerdings auch Störungen (Artefakte) leicht
bemerkbar. Das Ein- oder Ausschalten eines elektrischen Schalters in der
Nähe ist eine solche Störquelle. Meist ist es für Feedbackanwendungen
geeigneter eine Integrationszeitkonstante von einigen 100 ms
einzustellen. Dadurch machen sich die EMG-Mittelwertspannungen bemerkbar
und der Proband kann sich leichter auf die Tonfrequenz die er hört
einstellen. VOLUME dient der Einstellung der Lautstärke am Lautsprecher.
Therapeutischer Ansatz: Ein solch kleines EMG-Biofeedback-Gerät
kann man durchaus auch für therapeutische Zwecke einsetzen. Man klebt
die Mess-Elektroden an einen Muskel der sich selbstständig verspannt.
Die Referenzelektrode nimmt man z.B. in die Hand oder befestigt eine
massige Bandelektrode an Arm oder Bein. GAIN dreht man soweit auf, dass
man eine hohe Tonfrequenz hört. Mit TIME-CONST beginnt man mit einem
mittleren Wert und VOLUME stellt man so laut ein, wie man es sich
wünscht. Da sich der Muskel nicht selbstständig entspannt, konzentriert
man sich darauf, dass die Tonfrequenz niedriger wird. Gelingt dies,
entspannt sich der Muskel. Das tönt sehr einfach, ist es aber nicht und
es ist individuell unterschiedlich. Man muss es ausprobieren. Hier gilt:
Probieren geht über Studieren. Ich stellte fest, dass Menschen, welche
Übung im Autogenen Training haben, diese EMG-Biofeedback-Technik
leichter und schneller beherrschen.
Bild 7 illustriert ein abgeschirmtes Kabel, das beide Elektrodenkabel
umschliesst. Man kann also ein gewöhnliches symmetrisches Mikrofonkabel
verwenden. Allerdings gilt diese einfache Methode nur hier, wo mittels
relativ grossflächiger Elektroden relativ niedrige Quellimpedanzen
wirken und die Nutzfrequenzbandbreite des EMG-Signales mit weniger als 1
kHz niedrig ist, jedoch für EMG-Biofeedback-Anwendungen ausreicht.
8. EMG-Biofeedbackgerät (Blockschaltbild)
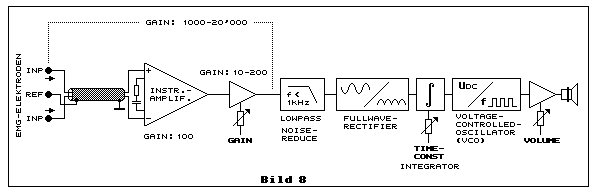
Bild 8 illustriert das Blockschema der Schaltung eines kleinen
EMG-Biofeedback-Gerätes. Es zeigt eingangseitig den echten
Differenzverstärker, der korrekterweise als Instrumentationsverstärker
bezeichnet wird. Er verstärkt die symmetrisch gemessene EMG-Spannung im
10-µV-Bereich bis maximal um die 100 µV, hier mit dem Faktor 100, und
erzeugt eine GND-bezogene EMG-Spannung. Ein nachfolgender Verstärker ist
einstellbar (GAIN) zwischen 10 und 200. Die Gesamtverstärkung ist somit
einstellbar zwischen 1000 und 20'000. Der nächste Block zeigt uns ein
Tiefpassfilter (LOWPASS), der die Frequenzbandbreite für den nutzbaren
Bereich zum Zweck der Rauschreduktion begrenzt. Zu diesem Thema liest
und lernt man mehr in
Rauschdämpfung mit Tiefpassfilter.
Nach dem Block des Tiefpassfilters folgt eine aktive
Gleichrichterschaltung, welche die verstärkte EMG-Spannung
gleichrichtet. Der nachfolgende Integrator (TIME-CONST) glättet die
verstärkte und gleichgerichtete EMG-Spannung. Der nachfolgende
Spannungs-Frequenz-Wandler (VCO) setzt die durch den Integrator
gemittelte Gleichspannung in eine Frequenz um. Je höher die
eingangsseitige Gleichspannung ist, um so höher ist die Frequenz der
Rechteckspannung am Ausgang der VCO-Schaltung. Die Rechteckspannung
des VCO-Ausganges wäre gross genug um den Lautsprecher zu steuern,
jedoch der Strom ist zu niedrig. Der nötige Strom wird mit einer
nachfolgenden Impdanzwandlerstufe erzeugt. Die Einstellung der
Amplitude der Rechteckspannung - das Mass für die Lautstärke - erfolgt
mit dem Potentiometer VOLUME.
Mit einem gewissen Mass an Grundkenntnissen und ausreichend praktischer
Erfahrung in elektronischer Schaltungstechnik und mit der Unterstützung
meiner Elektronik-Minikurse ist es möglich, Bild 8
in eine reale Schaltung umzusetzen. Die dazu passenden
Elektronik-Minikurse erfährt man weiter unten im Kapitel "Links".
Aber Achtung, diese Elektronik-Minikurse sind allgemein verfasst. Sie
sind nicht speziell für die Herstellung einer EMG-Biofeedback-Schaltung
konzipiert. Man kann also davon ausgehen, dass hier der Satz "viele
Wege führen nach Rom" gilt. Eine fixfertige Schaltung zum
Blockschema in Bild 8 gibt es in
Echter Differenzverstärker IV
im Kapitel "Der einfache und preiswerte EMG-Verstärker"
und Abschnitt "Ein EMG-Biofeedbackgerät".
Später dazu kam ein weiterer sehr praxis orientierter
Elektronik-Minikurs mit dem Titel
Das EMG-Biofeedback-Gerät,
geeignet für einen leichten Nachbau. Hier ein Foto der
Schaltung.
9. Ein EMG-Messgerät (Blockschaltbild)
Wie bereits im Kapitel "Was bezweckt man mit EMG?" erwähnt, dient die Elektromyographie auch der wissenschaftlichen Forschungstätigkeit. Bei intramukulärer Messung geht es z.B. darum, die APs so naturgetreu wie möglich wiederzugeben. Im Kapitel "Wie misst man das Aktionspotenzial?", weiter oben, stehen dazu etwas mehr Details, u.a. in Bezug auf die Frequenzbandbreite. An dieser Stelle wollen wir uns in groben Zügen mit dem grundsätzlichen Aufbau eines einkanaligen Messverstärkers befassen, wie er in Bild 9 als Blockschaltbild skizziert ist:
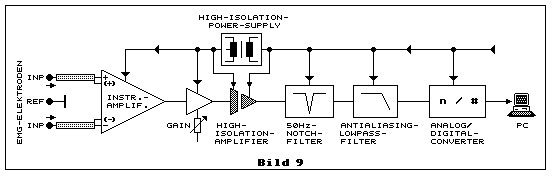
Auf der linken Seite sehen wir die Anschlüsse der EMG-Elektroden, die
Messelektroden und die Referenzelektrode. Der nachfolgende
Instrumentationsverstärker verstärkt die symmetrische EMG-Spannung und
erzeugt aus ihr eine asymmetrische GND-bezogene EMG-Spannung, wie das
schon in Bild 8 gezeigt wird. Etwas ist hier allerdings anders:
Jede EMG-Messleitung ist separat abgeschirmt und die Abschirmungen sind
nicht etwa mit dem GND der Messschaltung verbunden, sondern einzeln mit
(+) und (-). Diese Plus- und Minuszeichen in Klammern
bedeuten hier folgendes: Auf den nichtinvertierenden Eingang +
folgt ein zusätzlicher sehr rauscharmer Impedanzwandler und sein Ausgang
führt zum Anschluss (+). Die Abschirmung hat somit die exakt
selbe EMG-Spannung und Phasenlage wie die Signalleitung in ihr. Mit
diesem Trick wird die Wirkung der Abschirmung/Innenleiter-Kapazität
neutralisiert. Es kommt auf diese Weise mit der hohen Quellimpedanz der
ultrafeinen Drahtelektroden nicht zu unzulässig starken Begrenzungen der
Frequenzbandbreite. Die Abschirmungswirkung gegenüber äusseren
elektrischen Fremdfeldern, wie 50-Hz-Netzbrumm, bleibt genauso wirksam,
weil die Impedanz am Ausgang des Impedanzwandlers, der die Abschirmung
treibt, fast genau so niederohmig ist, wie wenn die Abschirmung direkt
mit dem GND der Schaltung verbunden ist. Für den invertierenden Eingang
- gilt das selbe in Verbindung mit (-) und der Abschirmung
mit dessen Innenleiter.
Auf den Instrumentationsverstärker folgt ein einstellbarer (GAIN)
Verstärker, wobei dies auch ein digital steuerbarer sein kann, der z.B.
mittels Computer programmiert wird. Diese Steuerung muss allerdings so
ausgelegt sein, dass sie die medizinischen Kriterien der sauberen
galvanischen Trennung gleich gut erfüllt, wie dies beim Netzteil
(High-Isolation-Powersupply) und beim nachfolgenden Trennverstärker
(High-Isolation-Amplifier) verlangt wird. Auf den
Isolations-Trennverstärker folgt vorzugsweise ein 50-Hz-Notchfilter, das
zusätzlich dafür sorgt, dass 50-Hz-Netzbrummspannungen unterdrückt
werden. Die symmetrische Messmethode alleine schafft dies nicht
ausreichend. Danach folgt ein steiles Antialiasing-Tiefpassfilter wegen
der nachfolgenden Analog/Digital-Wandlung, der dem Computer das
digitalisierte EMG-Signal liefert.
10. Externe Anfragen per E-Mail
Ich erhalte immer wieder Anfragen von Medizinern (Therapeuten), ob ich
ihnen weiterhelfen könnte ein fertiges käufliches EMG-Biofeedback-Gerät
zu erwerben. Ich kann dies nicht. Es fehlt mir selbst dazu die nötige
Information. Ich kann eine gewisse Unterstützung bieten, wenn jemand
Fragen betreffs Elektronik und Sensorik (EMG) hat. Es kommt aber immer
auch ein wenig auf den Inhalt, Aufwand und Zeit an, die ich gerade zur
Verfügung habe oder eben nicht. Die Verzögerungszeit bis zur Antwort
kann manchmal lange dauern. Ich werde dies allerdings nach erfolgter
Anfrage rasch mitteilen, wenn ich nicht gleich antworten kann.
Es ist möglich von mir ein ZIP-File von einer erprobten EMG-Messanlage
zu erhalten, das den interessierten Leser unterstützt, selbst ein
EMG-Messgerät zur intramuskulärer
Messung und oder auch nur Oberflächenmessung zu bauen. Ob es ebenso acht
Kanäle, mehr oder weniger sein sollen, entscheidet man selbst. Mehr dazu
erfährt man im Elektronik-Minikurs
Echter Differenzverstärker IV.
E-Mail hier!
11. Links
Für EMG-Biofeedback geeignete Elektronik-Minikurse und andere Links:- Operationsverstärker I
- Operationsverstärker II
- Operationsverstärker III
- Vom Operationsverstärker bis zum Schmitt-Trigger,
kontinuierlich einstellbar.
Eine Demoschaltung! - Echter Differenzverstärker I
- Echter Differenzverstärker II
- Echter Differenzverstärker III
- Echter Differenzverstärker IV (EMG-Messverstärker ; EMG-Biofeedback)
- Überspannungsschutz von empfindlichen Verstärkereingängen
- Der Synchron-Gleichrichter
- Ein spannungsgesteuerter Oszillator...
- Lowpower-MOSFET-Minikurs und anderes...
- Vom passiven RC- zum passiven RCD-Hochpassfilter/Differenzierer
- Rauschdämpfung mit Tiefpassfilter
- Polarisierter Elektrolytkondensator für Wechselspannung und inverse Gleichspannung
- EMG-Biofeedbackgerät: Wichtige Links!
Thomas Schaerer, 07.04.2003 ; 09.07.2004 ; 29.03.2005 ; 20.12.2005 ; 15.06.2006 ; 13.02.2008 ; 27.09.2009 ; 23.12.2010 ; 01.03.2014 ; 18.12.2014 ; 01.11.2015 ; 08.05.2017 ; 12.05.2021
